Vous avez un syndrome de l’intestin irritable et vous voudriez vous débarrasser de vos constipations permanentes, voici donc 15 moyens pour vous permettre de retrouver un transit normal.
Le 15ème va vous étonner et j’ai ajouté un moyen qu’il faudra éviter si possible.
La
constipation est un problème classique chez les personnes ayant le syndrome de
l’intestin irritable. Elle touche d’ailleurs la moitié des patients soit comme
symptôme principal soit en alternance avec la diarrhée.
https://www.youtube.com/watch?v=dwgsHNEG1q0
Quels sont les signes d’une constipation :
- Le passage à la selle inférieur à 3 fois par semaine
- Des difficultés à aller à la selle et le besoin de forcer
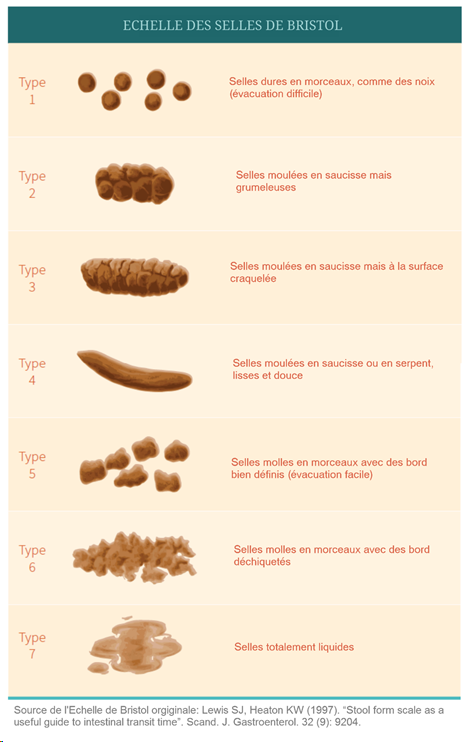
- Des selles dures et grumeleuses : en se référant à l’échelle de bristol, des selles de type 1 ou 2
- Une sensation de blocage dans l’anus et dans le rectum – la nécessité d’utiliser une extraction manuelle des selles.
Le fait de ne pas aller à la selle tous les
jours n’est donc pas du tout anormal !
C’est seulement quand on ne va plus à la selle que deux fois ou moins au total par semaine que l’on considère que c’est une constipation.
Quand on a
des constipations associées au syndrome de l’intestin irritable, il est
possible que cela augmente les symptômes du SII comme les douleurs abdominales,
les ballonnements, les flatulences excessives et la distension abdominale.
Certains autres facteurs peuvent contribuer aux constipations lors du syndrome de l’intestin irritable :
- Un mouvement des selles lents dans l’intestin dû à un péristaltisme peu actif. Le péristaltisme est la contraction des muscles de l’intestin qui permet le mouvement de l’œsophage vers l’anus de ce qu’il contient.
- une sensibilité intestinale accrue (hypersensibilité) qui augmente la sensation de douleur.
- Des anomalies de sécrétions intestinales avec un manque de sécrétions par les parois intestinales .
- des anomalies des muscles pelviens appelés Dyssynergie du plancher pelvien qui empêche les selles de passer au niveau du rectum et de l’anus.
Certains
médicaments ou compléments alimentaires peuvent aussi engendrer de la
constipation comme la prise de codéine (un antidouleur) ou la prise de
supplément de fer.
Voici donc 15 + 1 astuces qui vont vous permettre de vous débarrasser ou de prévenir les constipations
1. Suivre une alimentation pauvre en FODMAP
Le fait de
suivre toutes les phases de l’alimentation pauvre en FODMAP, pour découvrir les
aliments que vous ne tolérez pas bien et ainsi les limiter ou les éviter en
fonction de vos tolérances, va vous permettre de retrouver une digestion
équilibrée.
L’alimentation
pauvre en FODMAP, je le rappelle, n’est pas juste composée d’une phase
d’éviction des aliments qui ne sont pas pauvres en FODMAP. Elle se suit
obligatoirement d’une phase de test par réintroduction des différents types
d’aliments riches en FODMAP qui va vous permettre de connaître vos propres
tolérances.
Car il est important de savoir que chaque personne a des tolérances différentes
même si elles peuvent avoir les mêmes symptômes ce ne sera pas forcément dû aux
mêmes facteurs (aliments, évènements, activité physique, niveau de stress et
d’anxiété…)
2. Boire suffisamment d’eau
C’est la première
manière de lutter contre la constipation et parfois même cette seule
modification dans vos habitudes peut vous débarrasser de vos constipations.
Il est
important de boire suffisamment d’eau, car si vous êtes déshydraté le corps ne
va pas être en mesure d’utiliser une partie de l’eau que vous buvez pour
ramollir les selles comme il le fait normalement. Le corps va alors conserver
ce peu d’eau pour ses propres cellules alors que normalement une partie de
l’eau qui a été bue puis absorbée par l’intestin va ressortir dans l’intestin
pour donner la bonne consistance aux selles.
Il faut donc
boire entre 1,5 litre et 2,5 litres d’eau en fonction de votre poids, de votre
activité physique…
Ça ne
servira à rien de boire trop d’eau donc il n’est pas nécessaire de boire 3
litres d’eau par jour à moins d’avoir une activité physique très intense,
qu’il fasse très chaud et que vous transpiriez beaucoup…
3. Consommer la bonne quantité de fibre
Les fibres
sont des glucides provenant des végétaux (incluant les Fructanes et les Galactanes)
qui sont mal digérées et absorbées dans l’intestin.
Il existe deux types de fibres :
- Les fibres insolubles ; elles ne sont pas solubles dans l’eau. Elles se trouvent dans la peau des fruits et légumes et dans le son (l’enveloppe) des céréales et des graines. Elles permettent de régulariser la fréquence des selles en ajoutant du volume aux selles.
- Les fibres solubles ; elles sont solubles dans l’eau. Elles se retrouvent dans certains fruits et légumes, l’avoine, les légumineuses, les noix et les graines. En présence de l’eau, les fibres solubles vont s’épaissir et se gélifier ce qui va permettre de ramollir les selles et de leur donner plus de volume gélatineux.
Il est
important d’avoir un apport en fibres équilibré et si possible provenant de
votre alimentation.
La quantité de fibre à consommer doit être de 25 à 30 g par jour au-dessus de 10 ans puis, au-dessus de 70 ans, de 20 à 25 g par jours.
Le fait de
ne pas assez consommer de fibres peut être mauvais pour la digestion, mais le
fait de trop consommer de fibres l’est aussi ; il faut donc un juste milieu.
Une
alimentation équilibrée et variée permet naturellement de consommer cette
quantité moyenne de fibres.
Donc même si vous avez un syndrome de l’intestin irritable et que vous êtes en train de suivre une alimentation pauvre en FODMAP vous devez continuer à consommer suffisamment de fruits et légumes ainsi que suffisamment de céréales, de noix et de graines. Mais il ne faut pas en consommer trop non plus et par exemple varier les céréales entre celles qui sont complètes, semi-complètes et non complètes.
Si vous vous
rendez compte que votre apport en fibre n’est pas adéquat, il faudra faire les
ajustements de votre alimentation progressivement pour que votre intestin ait le
temps de s’adapter.
Si vous
n’arrivez pas à augmenter votre quantité de fibre pour être dans la moyenne
vous pouvez ajouter à votre alimentation des graines de chia, des graines de
lin ou du psyllium. Bien sûr, il faudra les introduire très progressivement et
vérifier votre tolérance.
4. Vérifiez vos médicaments et compléments alimentaires
Comme je
l’ai dit, certains médicaments ont parfois comme effet secondaire l’apparition
de constipations ; notamment la codéine, la morphine, les anti-inflammatoires
non stéroïdiens, les antispasmodiques, certains antidépresseurs…
C’est pareil
pour certains compléments alimentaires comme le fer ou le calcium.
Le mieux,
pour savoir si vous prenez des médicaments ou des compléments alimentaires qui
peuvent provoquer des constipations, c’est de demander à votre médecin et/ou à
votre pharmacien.
5. Avoir une activité physique régulière
On a souvent
des vies sédentaires. Nous sommes toute la journée assis à un bureau soit au
travail soit pendant les études. Il est donc très important d’inclure
dans la journée des périodes où l’on bouge.
Le fait de
bouger permet de remettre en mouvement nos muscles intestinaux et d’avoir un
meilleur transit intestinal.
Vous pouvez déjà
commencer par vous lever toutes les deux heures pour aller marcher un peu,
faire quelques étirements.
Puis
introduire dans votre journée minimum 30 minutes d’activité physique à
intensité moyenne comme de la marche rapide, du vélo, du roller, du yoga, du
Pilate.
Et pourquoi
ne pas comptabiliser vos nombres de pas pendant la journée ? Il y a maintenant
des applications gratuites sur les smartphones pour le faire.
Il est
préférable d’introduire progressivement 5 minutes, puis 10, puis 30 minutes par
jour d’activité physique par jour que de se dire que l’on va faire deux heures
deux fois par semaine et abandonner au bout de deux semaines. Il est bien plus
bénéfique d’en faire un peu tous les jours et en plus c’est plus facile pour en
créer une vraie habitude.
En plus, l’activité physique régulière a aussi des effets positifs sur la gestion du stress et de l’anxiété donc c’est d’une pierre deux coups 😉
6. Ne pas se retenir quand on a besoin d’aller à la selle et prendre le temps d’aller à la selle
Si vous
devez aller à la selle, ne vous retenez pas !
Même si vous
êtes dans un lieu où vous n’avez à disposition que des toilettes publiques pas
très propres ou au bureau, à l’école ou même chez quelqu’un, ne vous retenez
pas et prenez le temps d’aller aux toilettes.
Quand vous
vous retenez et que vous attendez avant d’aller aux toilettes, vos selles vont
devenir plus dures, car l’eau qu’elles contiennent va continuer à être absorbée
dans le colon, il sera donc de plus en plus dur d’évacuer les selles
À force de
vous retenir quand vous avez besoin d’aller à la selle, votre corps en prend
l’habitude et vos sphincters au niveau rectal et anal vont rester contractés,
vous aurez alors de plus en plus de difficulté à les décontracter pour évacuer
les selles.
Si vous
savez que le matin vous avez cette sensation de besoin d’aller à la selle, mais
que vous êtes toujours pressé et que vous ne prenez d’habitude pas le temps aux
toilettes, alors réveillez-vous 15 à 30 minutes plus tôt pour être sûr d’avoir
le temps pour ça et ainsi donner de nouvelles bonnes habitudes à vos intestins.
Ça peut être
aussi à d’autres moments de la journée pour vous ; vous pouvez ressentir ce
besoin juste après le déjeuner ou juste avant le dîner… quel que soit ce moment
pour vous, prenez le temps d’aller aux toilettes.
7. Modifier sa position sur les toilettes
Des études
ont été faites sur les meilleures positions pour faciliter le passage à la
selle sur les toilettes. Ils en ont conclu que, non seulement la position avait
de l’importance, mais qu’il fallait avoir une position spécifique pour
faciliter le passage à la selle.
Il existe
une position qui permet de mettre le côlon bien en place au-dessus du rectum et
de l’anus pour que le chemin des selles soit plus direct et avec moins de
courbes que quand on est assis droit sur les toilettes
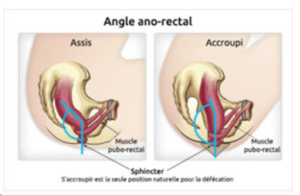
Donc la
meilleure posture c’est
- d’avoir les genoux plus haut que les hanches et cela grâce à une petite marche à mettre sous les pieds
- se pencher en avant en mettant par exemple les avant-bras sur vos cuisses
- respirer profondément et se relaxer : les sphincters doivent s’ouvrir donc il faut détendre tous les muscles de son corps
- prenez votre temps et pourquoi ne pas avoir un peu de lecture à disposition ?
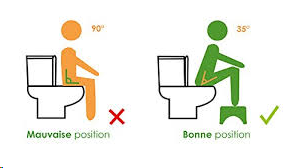
Pas besoin d’aller
acheter des accessoires, fait pour, qui parfois coûtent très cher. Utilisez ce
que vous avez chez vous : une boîte, le marchepied des enfants, une pile
de livres ou de revues…
8. Utiliser des techniques pour faire diminuer votre stress.
Ne sous-estimez
pas les effets du stress sur vos constipations. Quand on est stressé, cela
engendre de la tension dans tous les muscles et donc aussi dans vos muscles
pelviens et vos sphincters qui sont des muscles aussi. Or pour aller à la selle,
justement, il faut que ces muscles soient décontractés, relâchés ce qui peut
être difficile quand vous êtes dans une période de tension globale où vous avez
du mal à vous détendre que ça soit physiquement ou psychologiquement.
Donc, prenez
du temps quotidiennement pour vous relaxer. Il y a plein de méthodes qui
permettent de diminuer le stress :
- la méditation
- la cohérence cardiaque
- le yoga
- l’hypnose ou l’auto-hypnose ….
Vous pouvez
aller voir des spécialistes de ces différentes techniques ou bien utiliser des applications
sur vos smartphones
9. Faire des massages du ventre
Les massages
abdominaux peuvent réduire les constipations en stimulant le péristaltisme, en
diminuant le temps d’évacuation des selles, en augmentant leur fréquence, en
détendant les muscles abdominaux et les muscles intestinaux. Il permet aussi de
réduire la douleur et les ballonnements.
Vous pouvez
vous faire masser par un spécialiste ou même seul.
Il faut
masser votre ventre dans le sens des aiguilles d’une montre autour du nombril
(le sens de la digestion) puis alterner avec des massages dans le sens inverse
des aiguilles d’une montre. La pression que vous effectuez avec les mains doit
être moyenne ; vous devez la sentir sans que ça devienne douloureux. Vous
pouvez augmenter la pression progressivement pour plus de confort.
En plus,
pour ces massages, vous n’avez besoin de rien à part vos mains et
optionnellement une huile de massage ou juste une huile végétale (olive, coco,
amande douce) et un peu d’huile essentielle de menthe poivrée. Mais ça n’est
pas obligatoire, les mains suffisent.
10. Continuer à consommer des aliments contenant des prébiotiques
Même lors
des premières phases de l’alimentation pauvre en FODMAP, il important de
continuer à consommer des aliments contenant des prébiotiques dans les
quantités pauvres en FODMAP.
Les
prébiotiques sont des molécules qui nourrissent les bonnes bactéries de nos
intestins et qui permettent d’avoir une bonne digestion.
Les
Galactanes et les fructanes sont des prébiotiques, il faut donc continuer à
consommer les aliments qui en contiennent.
Vous pouvez
par exemple introduire dans votre alimentation 40 g de lentilles ou bien
40 g de pois chiches tous les deux en boîte de conserve bien égouttés et
rincés (par exemple un houmous maison avec de l’huile d’olive aromatisée à
l’ail). Ainsi vous allez continuer à consommer des prébiotiques tout en ayant
une alimentation pauvre en FODMAP.
Et n’oubliez
pas que vous ne devez pas rester dans la première phase de l’alimentation
pauvre en FODMAP trop longtemps afin de préserver les bonnes bactéries de vos
intestins. Donc, dès que vous pouvez passer à la phase de test par
réintroduction des aliments, pourquoi ne pas commencer par les Fructanes ou les
Galactanes pour augmenter votre consommation de prébiotiques dans les aliments ?
11. Réintroduire certains FODMAP
Certains
types de FODMAP sont connus pour avoir un effet osmotique ; c’est-à-dire qu’ils
augmentent le retour de l’eau dans l’intestin et donc ramollissent les selles
et font diminuer la constipation.
Ces FODMAP
sont le lactose, le fructose et les polyols.
C’est
pourquoi, dès que vos symptômes de douleurs, ballonnements… se sont grandement
améliorés, grâce à la première phase de l’alimentation pauvre en FODMAP, il
faut passer à la phase suivante.
Le fait de
réintroduire ces FODMAP pourra vous permettre d’améliorer votre transit
intestinal et de le rendre plus rapide avec des selles moins dures et plus
fréquentes.
Il faudra, bien
sûr, suivre scrupuleusement la méthode de réintroduction afin de ne pas vous
retrouver à nouveau avec les symptômes d’avant.
Je donne
cette méthode dans mon programme d’accompagnement et lors de mes consultations.
12. Réintroduire la caféine
Vous avez
sûrement nettement diminué ou supprimé la caféine de votre consommation
quotidienne.
Or il est
connu que la caféine peut augmenter les mouvements des muscles intestinaux (péristaltisme)
et donc diminue le temps de transit des selles.
Cela a donc
des effets négatifs pour les personnes ayant un syndrome de l’intestin irritable
de type diarrhéique, en revanche cela pourrait avoir un effet bénéfique si vous
êtes du type constipé.
Vous pouvez
donc tester en réintroduisant progressivement de la caféine dans votre
alimentation. Il faut le faire avec précaution, car la caféine est aussi connue
pour augmenter le stress donc il est possible que sur vous la caféine n’ait pas
d’effet positif et même parfois négatif !
C’est donc à
vous de tester les effets de la caféine sur vous.
Vous pouvez
le tester en réintroduisant progressivement un peu plus de caféine dans votre
alimentation comme avec du café, du thé ou même du chocolat
13. Prendre des compléments en magnésium
Le magnésium a comme propriété de détendre les muscles donc a aussi comme effet de détendre les muscles intestinaux. Il va donc permettre au péristaltisme (mouvements et contractions des muscles intestinaux) de retrouver un rythme normal.
Le magnésium a aussi des propriétés laxatives par ses effets osmotiques : il attire l’eau dans l’intestin (par osmose). Les selles deviennent alors plus molles et plus faciles à évacuer. Cela permet aussi de stimuler le péristaltisme.
Le magnésium est aussi un complément alimentaire utilisé pour réduire le stress et l’anxiété et améliorer le sommeil.
14. Aller vérifier le bon fonctionnement de votre plancher pelvien
Parfois, les
causes de la constipation ne sont pas alimentaires, mais physiques. Certaines
personnes ont ce qu’on appelle une Dyssynergie du plancher pelvien qui est une
anomalie du fonctionnement des nerfs et des muscles pelviens qui ne se
contractent et ne se décontractent pas normalement. Cela empêche donc la
progression des selles.
Il faut
demander à votre médecin pour qu’il vous conseille quelqu’un qui propose ces
tests de présence d’anomalies de fonctionnement ou non des muscles pelviens.
Certains kinésithérapeutes
ou autres thérapeutes peuvent utiliser une méthode de biofeedback pour
rééduquer le plancher pelvien. Ce qui permet de retrouver un bon fonctionnement
de ces muscles.
C’est un peu
comme la rééducation périnéale après un accouchement sauf que c’est au niveau anal !
15. Manger des kiwis
Plusieurs
études ont étudié le rôle des kiwis dans la gestion des constipations.
Elles ont montré
que consommer deux kiwis par jour pendant 4 semaines augmentait la fréquence du
passage à la selle et augmentait la vitesse du transit intestinal. Cet effet
est obtenu, car les kiwis permettent d’augmenter le volume et de ramollir les
selles.
En plus, ils
sont pauvres en FODMAP (jusqu’à 150 g : 2kiwis) alors n’hésitez pas à
introduire des kiwis dans votre consommation quotidienne. Non seulement ils
sont bons, ils font du bien à vos intestins et en plus ils sont pleins de
vitamines et minéraux (riche en Vit C, source en Vit E, Vit B9, Calcium,
magnésium…)
16. Éviter les laxatifs
Il faut
vraiment n’utiliser les laxatifs qu’en dernière intention, car notre corps peut
en devenir dépendant. C’est à dire qu’il prend l’habitude de fonctionner avec, et
les mouvements naturels des muscles de l’intestin peuvent devenir « paresseux »
et ne fonctionner qu’avec la stimulation donnée par les laxatifs.
En plus, les
laxatifs sont très irritants pour les intestins et vous risquez donc de voir
vos symptômes du syndrome de l’intestin irritable augmenter avec plus de
douleurs, de ballonnements, de flatulence… Les laxatifs vont aussi engendrer
une malabsorption des aliments qui vont passer trop vite dans l’intestin grêle
et n’auront pas le temps d’être dégradés puis absorbés.
Il a aussi
un risque de se déshydrater et donc d’avoir une baisse d’énergie, de la
fatigue, des migraines et même des vertiges.
Si votre
médecin en dernier recours vous en a prescrit, alors suivez ses recommandations,
prenez bien les quantités prescrites et ne dépassez pas la durée de
prescription et surtout buvez beaucoup d’eau.
Retournez
toujours chez le médecin si les symptômes persistent ou si de nouveaux symptômes
apparaissent
Les situations où il faut impérativement prendre rendez-vous chez le médecin
Généralement,
la constipation peut être traitée à la maison sans nécessiter de médicaments ou
de prise de rendez-vous chez le médecin
Mais dans
les cas où elle persiste, deviens chronique et interfère avec votre qualité de
vie, malgré les modifications que vous avez faites pour essayer de la diminuer,
alors il faudra prendre rendez-vous chez le médecin.
Il est
nécessaire d’aller chez le médecin si :
- vous avez de la fièvre
- vous avez un saignement anal
- vous avez perdu du poids anormalement
- des personnes dans votre famille ont une maladie de l’intestin : maladie inflammatoire chronique de l’intestin (maladie de Crohn, rectocolite hémorragique), maladie cœliaque, cancer de l’intestin, diverticules…
- vous sentez une bosse ou une masse au niveau de l’abdomen ou du rectum
- vous avez plus de 50 ans et votre constipation chronique est arrivée après 50 ans
- Vous avez de très fortes douleurs abdominales avec des vomissements
- vous n’avez plus aucune flatulence…
Donc si vous avez un syndrome de l’intestin
irritable de type constipation (SII-C) vous avez maintenant plein de méthodes pour
aller mieux en commençant bien sûr par les premières qui sont souvent les plus
efficaces. Puis en poursuivant par les autres si vous n‘avez pas assez
d’amélioration.
Je peux vous aider encore plus
J’ai créé pour vous aider à vous débarrasser des symptômes du syndrome de l’intestin irritable, un programme d’accompagnement complet où je vous accompagne tous le long des différentes phases de l’alimentation pauvre en FODMAP.
Sources
– Hungin AP, Whorwell PJ, Tack J, Mearin F. The
prevalence, patterns and impact of irritable bowel syndrome: an international
survey of 40,000 subjects. Alimentary pharmacology & therapeutics.
2003;17(5):643-50.
– Noemi Caballero, Bouchra Benslaiman, Juliet Ansell, Jordi Serra. The effect of green kiwifruit on gas transit and tolerance in healthy humans. 2020. Neurogastroenterology & Motility
– Ford AC, Moayyedi P, Lacy BE, Lembo AJ, Saito YA,
Schiller LR, et al. American college of gastroenterology monograph on the
management of irritable bowel syndrome and chronic idiopathic constipation. The
American journal of gastroenterology. 2014;109 Suppl 1:S2-S26.
– Siah KTH, Wong RK, Whitehead WE. Chronic Constipation
and Constipation-Predominant IBS: Separate and Distinct Disorders or a Spectrum
of Disease? Gastroenterology & hepatology. 2016;12(3):171-8.
– Klauser AG, Beck A, Schindlbeck NE, Muller-Lissner
SA. Low fluid intake lowers stool output in healthy male volunteers. Z
Gastroenterol. 1990;28(11):606-9.
– Moayyedi, P., et al., The effect of fiber supplementation on irritable bowel
syndrome: a systematic review and meta-analysis. The American journal of
gastroenterology, 2014. 109(9): p. 1367-1374.
– Chang, C.C., et al., Kiwifruit improves bowel function in patients with
irritable bowel syndrome with constipation. Asia Pac J Clin Nutr, 2010. 19(4):
p. 451-7.
– Rush, E.C., et al., Kiwifruit promotes laxation in
the elderly. Asia Pac J Clin Nutr, 2002. 11(2): p. 164-8.
– Chan, A.O., et al., Increasing dietary fiber intake
in terms of kiwifruit improves constipation in Chinese patients. World J
Gastroenterol, 2007. 13(35): p. 4771-5.
– Brown, S.R., P.A. Cann, and N.W. Read, Effect of
coffee on distal colon function. Gut, 1990. 31(4): p. 450-3.
– Rao, S.S., et al., Is coffee a colonic stimulant?
Eur J Gastroenterol Hepatol, 1998. 10(2): p. 113-8.
– Halmos, E.P., When the low FODMAP diet does not
work. J Gastroenterol Hepatol, 2017. 32 Suppl 1: p. 69-72.
– Takano S, Sands DR. ,Influence of body posture on
defecation: a prospective study of « The Thinker » position. Tech
Coloproctol. 2016 Feb;20(2):117-21.
– Sikirov D. Comparison of straining during defecation
in three positions: results and implications for human health. Dig Dis Sci.
2003 Jul;48(7):1201-5.



Bonjour
J’ai une question concernant le 2 eme point : l’hydratation.
J’ai lu dans mes recherches qu’il était bien sûr très important de boire suffisamment d’eau. Mais que l’eau n’était pas suffisant pour hydrater un intestin déshydraté. (exemple : boire beaucoup d’eau, allez au toilette beaucoup de fois mais seulement pour uriner mais toujours constipé. C’est mon cas). Du coup la question que me suis posée c’est « mais alors comment hydraté nos intestins? (En complement de l’eau) »
Je me demandais ce que vous en pensiez..
j’aime vraiment vos articles, et le travail que vous fournissez, qui m’aident énormément!
Merci!!
Bonjour Marji,
Si on boit suffisamment d’eau et qu’on mange équilibré avec suffisamment de légumes +/- fruits et fibres alors si c’est tout à fait suffisant.
Pas besoin de prendre des compléments alimentaires pour ça.
Bonne journée
Blanche